De derde screening tijdens de zwangerschap: de timing en normen
De zwangerschap komt tot het einde. Laatste verblijf maandenen de aanstaande moeder kijkt er al naar uit om haar baby te ontmoeten. Het is in deze moeilijke periode dat de laatste prenatale screening valt. Veel mensen willen van tevoren weten wat er achter dit concept schuilgaat en welke resultaten het kan geven.
Wat is het?
De derde screening completeert prenatale uitgebreide onderzoeken gericht op het identificeren van mogelijke verhoogde risico's van de geboorte van een baby met ontwikkelingsanomalieën. Screeningen worden uitgevoerd op aanbeveling van het ministerie van Volksgezondheid voor alle zwangere vrouwen.
Het eerste onderzoek is gepland voor een periode van 10-13 weken en wordt als het meest informatief beschouwd, het omvat foetale echografie en laboratoriumonderzoek van het bloed van de moeder ("dubbele test"). De tweede wordt uitgevoerd van 16 tot 20 weken en houdt ook laboratoriumdiagnose ("triple test") en echografie in. De laatste derde screening is de finale, het combineert een diepe integrale analyse van de resultaten de eerste en van de tweede onderzoekt en vult de foto aan met uw eigen gegevens.
De primaire taak van prenataal screeningonderzoek is het berekenen van de kans op de geboorte van een baby met grove chromosoomafwijkingen. Markers en aanleg van een vrouw voor dergelijke genetische pathologieën als het syndroom van Down, het syndroom van Edwards, de ziekte van Turner, Patau-syndroom worden geëvalueerd, mogelijke defecten van de neurale buis worden gedetecteerd. Al deze afwijkingen worden als ongeneeslijk beschouwd, veel ervan zijn dodelijk.
In de tweede plaats stelt een screeningsstudie ons in staat vast te stellen hoe het prenatale leven van een klein persoon verloopt: of er voldoende voeding en zuurstof is, geen obstakels voor zijn normale gezonde ontwikkeling.
De derde screening wordt als bijzonder beschouwd, omdat naast de mogelijke ontwikkelingspathologieën van de baby hiermee kunt u enkele complicaties van de zwangerschap instellendat kan interfereren met normale natuurlijke bevalling. De laatste studie is ook noodzakelijk om de juiste tactieken voor de bevalling te kiezen, evenals om hun data te verduidelijken.
data
Het derde onderzoek is gepland voor de periode van 30 tot 36 weken zwangerschap. Meestal proberen verloskundig-gynaecologen een zwangere vrouw te sturen voor onderzoek op de termijn van 32 tot 34 weken. Deze tijd wordt stilzwijgend als de meest geschikte beschouwd. Termen zijn te wijten aan de eigenaardigheden van het verloop van de zwangerschap en de ontwikkeling van baby's.
Het is na de dertigste week, wanneer het gewicht van de foetus aanzienlijk toeneemt, en er is weinig ruimte in de baarmoeder voor salto's en andere bewegingen, neemt het risico op verslechtering van de uteroplacentale circulatie dramatisch toe. De placenta zelf begint ook na 30 weken "oud te worden" en het welzijn van het kind zal direct afhangen van de mate van veroudering.
Derde trimester - het juiste moment om de toestand van het hart en de bloedvaten van de baby te beoordelen, de mate van rijpheid van zijn longen te bepalen, de bereidheid van de hersenen om "controle en controle te nemen". Als tijdens de passage van vorige screeningsstudies eventuele afwijkingen werden geïdentificeerd, is het nu het moment om de dynamiek te beoordelen.
Als er bij de baby misvormingen van de inwendige organen werden vastgesteld, is dit de derde screening op een apparaat van een expertniveau, helpt pediatrische neonatologen beslissen hoe ze de baby onmiddellijk na de geboorte kunnen helpen.
Welk onderzoek komt eraan?
In tegenstelling tot de eerste twee onderzoeken die in het eerste en tweede trimester zijn uitgevoerd, impliceert de derde screening geen verplichte lijst van diagnostische maatregelen. Wat precies zal worden opgenomen in het screeningonderzoek van deze specifieke vrouw, wordt bepaald door haar bijwonende verloskundige-gynaecoloog.
Deze beslissing is gebaseerd op de geschiedenis van de vrouw, op de risico's berekend in vorige periodes, op haar welzijn en op de eigenaardigheden van het verloop van de zwangerschap. In de loop van de derde screeningstudie zijn slechts twee onderzoeken noodzakelijk voor alle aanstaande moeders - Echografie en CTG.
De rest wordt aanbevolen en benoemd volgens de situatie.
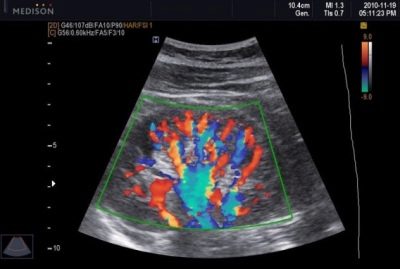
Doppler
Tegenwoordig wordt dit type diagnose sterk aanbevolen door elke zwangere vrouw, omdat een afzonderlijk bezoek aan de prenatale kliniek niet verplicht is om het te ondergaan, een Doppler-onderzoek kan direct tijdens een echoscopie worden uitgevoerd. Het onderliggende principe van de methode is identiek aan echografie.
Alleen op de monitor tijdens de procedure ziet een vrouw niet haar baby, maar meerdere meerkleurige pulserende strips: de bloedvaten zijn gekleurd in verschillende kleuren, de snelheid van de doorbloeding is anders.
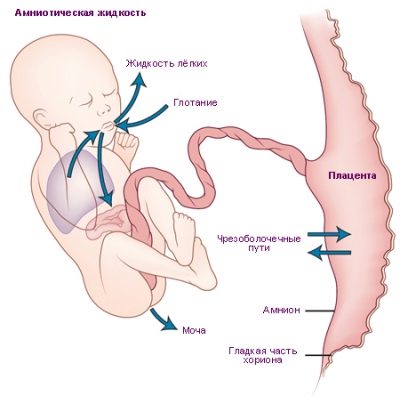
Met deze methode kunt u aangeven hoe goed het kind wordt voorzien van voedingsstoffen en maternaal bloed dat is verrijkt met zuurstof, of er problemen zijn met de terugkeer van de moeder van kinderbloed met metabolische producten die moeten worden geëlimineerd. Doppler onderzoekt de placenta, de navelstreng, alle drie de vaten van de navelstreng (normaal heeft het precies 3 bloedvaten).
Als de arts een vermoeden heeft van foetale hypoxie of placenta-insufficiëntie, dan USDG kan eerder worden uitgevoerd vanaf de 20e week van de zwangerschap., maar de informatie-inhoud is hoger in de periode van 32 tot 36 weken, wanneer de placenta op de limiet van zijn mogelijkheden werkt.
De derde screening van UZDG, en misschien zelfs meer dan eens, omvat noodzakelijkerwijs vrouwen met tekenen van pre-eclampsie, zwelling en hoge bloeddruk, Rh-negatieve moeders die een Rh-positieve baby dragen, vooral als uit bloedonderzoek blijkt dat Rh- conflict, vrouwen die in vorige onderzoeken afwijkingen van navelstreng of placenta aan het licht brachten.
De methode geeft een duidelijk beeld van hoe de bloedvaten en het hart van de baby werken, hoe de hersenslagader functioneert.
Dit onderzoek wordt als zeer belangrijk beschouwd voor vrouwen die een tweeling of drieling dragen.Omdat in het geval van meerdere zwangerschappen, elke foetus zijn eigen bloedbaan heeft en niet alle baby's het beste in dezelfde mate krijgen - voedingsstoffen, vitamines, veel zuurstof.
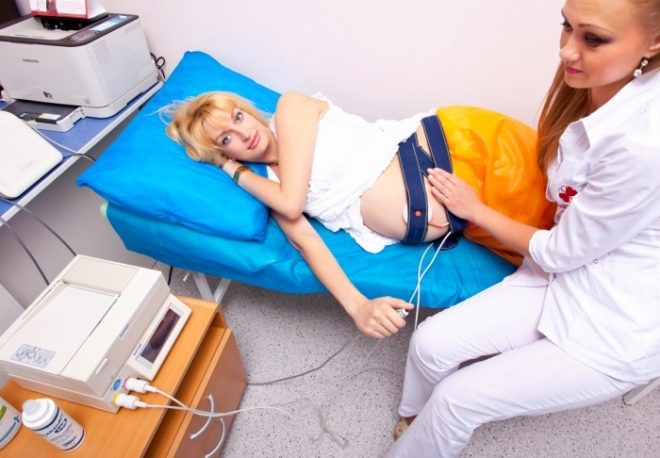
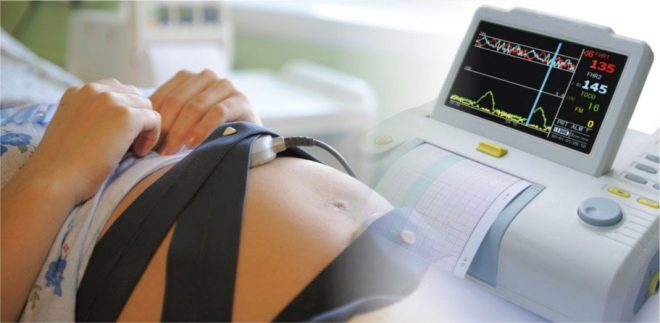
cardiotocografie
Dit is een zeer eenvoudige en betaalbare methode, en het is ook voorgeschreven aan alle zwangere vrouwen minstens 3 keer in het derde trimester, en aan vrouwen die risico lopen - elke keer dat ze een verloskundige-gynaecoloog bezoeken. Tegenwoordig worden vrouwen tijdens KTG-consulten geïnstalleerd in de kantoren waar de receptie plaatsvindt en is er geen noodzaak voor een vrouw om ergens naar toe te gaan voor een onderzoek. De essentie van de methode is bij registratie van foetale bewegingen, hartslag en uteruswandcontracties, die worden gemeten door speciale sensoren.
Ze zijn bevestigd aan de buik van een zwangere vrouw op het gebied van de vermeende bevinding van de borst van de baby. De procedure duurt een half uur tot twee uur.Het hangt allemaal af van hoe snel de baby zijn "capaciteiten" laat zien. Als de baby op het moment van de CTG slaapt, zal de informatie voor het computerprogramma niet voldoende zijn en zal ze aanbieden de meting voort te zetten.
Indicatoren worden opgenomen op een computerscherm en het programma zelf geeft gegevens over de status van de foetus, uitgedrukt in het aantal punten. CTG geeft een vrij duidelijk beeld van hoe de baby zich in de baarmoeder voelt.
Het meest noodzakelijke onderzoek is voor vrouwen met Rh-conflict, pre-eclampsie, laag water of hoog water, zwangere vrouwen die lijden aan hypertensie, met de dreiging van een voortijdige geboorte.
Deze methode zal vervolgens worden toegepast in het kraamkliniek, omdat het proces van natuurlijke bevalling, zelfs als ze zonder complicaties verlopen, wordt beheerst CTG-apparaten elke 3 uur, zodat artsen kunnen ontdekken hoe het kind zich tijdens de geboorte voelt, of hij acute hypoxie heeft, wat kan leiden tot onomkeerbare veranderingen in het centrale zenuwstelsel.
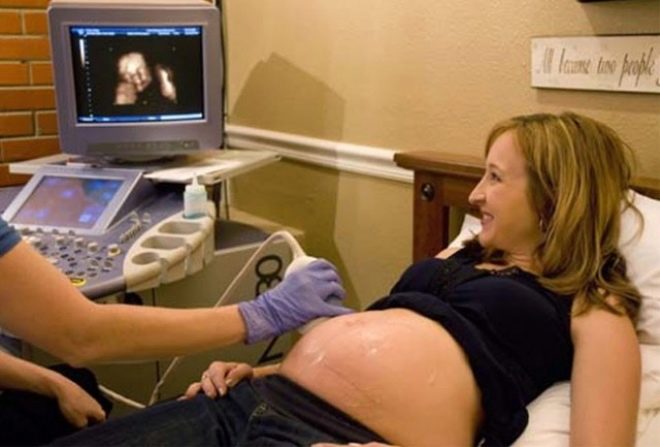
ultrageluid
Echografie in de derde screening wordt abdominaal uitgevoerd via de voorste buikwand. De baarmoeder is groot, de hoeveelheid water maakt de visualisatie duidelijk. Bij het scannen evalueren de fetometrische parameters van de kruimels - de lengte van de botten, de grootte van het hoofd, de borst, de buikomtrek. De arts onderzoekt zorgvuldig de interne organen van het kind.
Ze zijn volledig gevormd en functioneren. De mate van rijpheid, dikte en locatie van de placenta, en de toestand van de cervix worden geëvalueerd.
Voor het onderzoek van het cervicale kanaal kan bij vroegtijdige bevalling een interne methode worden gebruikt als de sensor vaginaal wordt geplaatst.
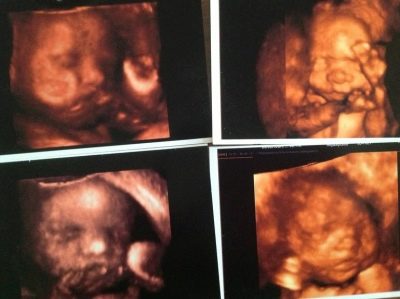
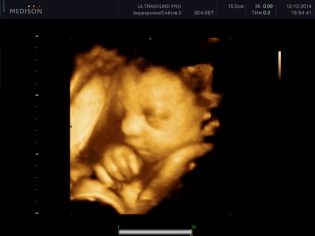
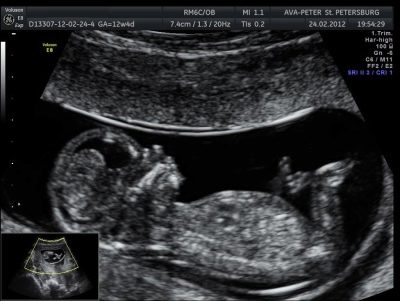
3D-echografie in 30-36 weken stelt u in staat om de baby in het kleinste detail te zien. Het lijkt bijna alsof het na zijn geboorte zal verschijnen. Foto's gemaakt op een dergelijke echografie kunnen een gezinsalbum decoreren. Maar om het geslacht van het kind tijdens de derde screening te achterhalen, is vrij moeilijk. Als het om een of andere reden vroeger niet mogelijk was om het geslacht van een baby te bepalen, is het nu niet de beste tijd hiervoor. Het kind is te groot, het is al compact "opgekruld" in de baarmoederholte, verscholen benen aan de kop previa, of zittend op de bodem met het bekken.
In ieder geval zijn de geslachtsorganen bedekt met benen, handvatten, navelstrenglussen en is het onmogelijk om ze te beschouwen. De positie van het kind in de baarmoeder tijdens deze screening is belangrijke informatie die nodig is om de wijze van levering te selecteren. Natuurlijk hebben de kruimels nog een paar weken om de juiste positie in te nemen. Maar als hij deze kans niet gebruikt, Artsen kunnen besluiten om een keizersnede te nemen voor een periode van 38-39 weken.
Biochemische bloedtest
Niet iedereen hoeft bloed te doneren bij de derde screening. Gewoonlijk resulteert de verwijzing naar een behandelkamer bij een zwangerschap van 32-34 weken in vrouwen met een hoog risico op genetische pathologieën in het eerste en tweede trimester, afhankelijk van de resultaten van de screeningen. Bloed kan worden aanbevolen om door te geven aan vrouwen, bij wie de resultaten van eerdere onderzoeken normaal waren, maar de laatste echografie liet een abnormale ontwikkeling van de foetus zien, misvormingen.
Biochemische analyse onthult de bloedconcentratie van zwanger hCG, AFP, plasma-eiwit PAPP-A. Als er een "viervoudige test" wordt uitgevoerd, wordt een bepaling van de concentratie van lactaat van de placenta aan de vermelde stoffen toegevoegd.
Voorbereiding en procedure
Speciale voorbereiding van de derde geplande screening van een vrouw vereist niet. Als u naar een echografie gaat, is het niet nodig om een grote hoeveelheid vloeistof te drinken om de blaas te vullen, omdat het volume van het water al groot genoeg is om een duidelijk beeld op de scanner te krijgen. Het is niet langer nodig oorlog te verklaren tegen darmgassen, die de organen van het kleine bekken kunnen dichtknijpen, omdat de baarmoeder erg groot is en de positie ervan niet kan beïnvloeden.
Het enige dat moet worden voorzien, naar het echografie- en Doppler-onderzoek - extra servet of kleine handdoekom de buik van de gel af te vegen na de diagnose.
Voordat CTG het beste is om een kleine chocoladereep te eten. Zoet, eenmaal in het vruchtwater, geeft haar een aangename smaak, zal het kind niet slapen, maar zal het activiteit en zelfs hikken vertonen, waardoor het programma snel de bewegingen van de baby en zijn hartslag in een staat van activiteit kan plotten.
Met hetzelfde doel, voor het betreden van het kantoor waar CTG moet worden gepasseerd, is het een klein beetje waard maak een wandeling op straat, loop door de gang van het ziekenhuis, haal diep adem, zodat de baby meer zuurstof krijgt en zich actiever gedraagt.
Als een biochemische bloedtest wordt voorgeschreven (dit gebeurt niet zo vaak, maar toch is het mogelijk), zijn de vereisten dezelfde als in eerdere screeningsstudies. Om naar de behandelkamer te komen waar bloed wordt verzameld, hebt u nodig op een lege maag, een paar dagen voor de analyse mag je geen vet, gefrituurd, gerookt en gepekeld voedsel eten, maar ook een grote hoeveelheid zoet. De laatste maaltijd voor een bezoek aan een medische faciliteit moet worden gehouden niet later dan 6 uur.
Op de dag van bloeddonatie is het noodzakelijk om de temperatuur te meten.Omdat een hoge temperatuur de biochemische parameters van bloed kan vervormen. Als er tekenen zijn van verkoudheid of ziekte, moet u dit zeker aan uw arts melden. In sommige gevallen analyseren zieke zwangere of aanstaande moeders die een zenuwinzinking hebben gehad of medicijnen hebben gebruikt aan de vooravond van de diagnose, niet.
Interpretatie - gemiddelde normen
Hoewel elk van de methoden zijn eigen resultaten heeft, worden ze, net als in eerdere screeningstudies, alleen samen beoordeeld.
ultrageluid
Bij echografie werden de parameters van wat hij zag in een aparte vorm ingevoerd - het screeningsprotocol van het derde trimester. De belangrijkste afkortingen in dit document zijn als volgt:
- BPR - afmeting van het biparient-hoofd;
- LZR - kopgrootte van het voorhoofd en de occipital;
- OG - hoofdomtrek;
- Koelmiddel - abdominale omtrek;
- DBK is de lengte van het dijbeen;
- DKG - de lengte van de botten van het been;
- Duodenum - de lengte van de humerus;
- DKP - de lengte van de botten van de onderarm.
Foetometrie van de baby is de derde screening. Hieronder staat een tabel, alle afmetingen zijn in millimeters:
Termweek | BDP | LZR | uitlaat | OJ | DBK | DKG | KDP | DCT |
30 | 75 | 97 | 285 | 264 | 56 | 53 | 53 | 46 |
31 | 77 | 101 | 294 | 274 | 58 | 55 | 55 | 48 |
32 | 79 | 104 | 304 | 286 | 60 | 56 | 56 | 49 |
33 | 81 | 107 | 311 | 296 | 62 | 58 | 58 | 50 |
34 | 83 | 110 | 317 | 306 | 64 | 60 | 59 | 52 |
35 | 86 | 112 | 322 | 315 | 66 | 61 | 61 | 53 |
36 | 88 | 114 | 326 | 323 | 68 | 62 | 62 | 54 |
Als het kind in orde is met de inwendige organen en de arts onderzoekt het hart, de longen, maag en darmen, nieren en blaas, dan geeft het protocol - 'norm' of 'onderzocht' aan. Een "babyzetel" in een normale zwangerschap zonder complicaties tot 35 weken heeft een looptijd van -1, daarna verkrijgt het een tweede graad. Normale plaatsing van de placenta tijdens deze periode speelt een cruciale rol voor het oordeel over de mogelijkheid van het uitvoeren van een onafhankelijke natuurlijke geboorte. De placenta en het vruchtwater zijn gemiddelde normaalwaarden, de onderstaande tabel wordt getoond:
Draagtijd, volledige weken | IAG-index van vruchtwater, mm | De dikte van de placenta, mm |
30 | 145 | 30,48 |
31 | 144 | 31,33 |
32 | 144 | 32,18 |
33 | 143 | 33,04 |
34 | 142 | 33,89 |
35 | 140 | 34,74 |
36 | 138 | 35,59 |
De tabel met lengte en geschat foetaal gewicht (gemiddelde waarden) is als volgt:
Verloskundige termijn, weken | Geschat gewicht, g | Hoogte, cm |
30 | 1500-1650 | 40-42 |
31 | 1650 – 1800 | 41- 43 |
32 | 1800 – 1950 | 42-43,5 |
33 | 1950 -2100 | 43- 44,5 |
34 | 2100 -2300 | 44,5 — 45,5 |
35 | 2300 – 2500 | 45 — 46,5 |
36 | 2500 – 2650 | 46 – 48 |
Afwijkingen in echografie
Kleine verschillen tussen de gemiddelde percentages in de tabellen en de werkelijke cijfers voor een vrouw mogen geen aanleiding geven tot bezorgdheid. In het derde trimester groeien kinderen met verschillende snelheden op, ze hebben al een individuele uitstraling en daarom kunnen het hoofd, de benen, de armen en de buik van een kind groter zijn dan het andere.
Gevaarlijk vanuit het oogpunt van het mogelijke nadeel van de baby is de vertraging of vooruitgang van de gemiddelde statistische waarden van meer dan 14 dagen.
De afname in grootte door fetometrie tot dezelfde waarde wijst indirect op een vertraging in de groei en ontwikkeling van de kruimels, een mogelijke hypoxie en Rh-conflict.In sommige gevallen is een ziekenhuisopname of een keizersnede van tevoren nodig, als de aandoening wordt geacht levensbedreigend te zijn voor de pinda.
Na de derde echoscopie worden zwangere vrouwen met een lage placenta en presentatie van dit tijdelijk hulporgaan, met vroegtijdige verdikking en veroudering van de placenta structuren, en zwangere vrouwen met uitgesproken polyhydramnio's of een lage bloedstroom, onder observatie naar een ziekenhuis gestuurd tot de geboorte.
CTG
Indicatoren worden geëvalueerd volgens de volgende normen:
Toestand van het kind | PSP (foetale statusindicator) | Hartslag hartslag (slagen per minuut) |
Baby is oke | Tot 0,8 | 119-160 - alleen 130-190 - tijdens het rijden |
Er kunnen enkele overtredingen zijn | Van 1,05 tot 2,0 | 100-119 of vanaf 160 en hoger |
De toestand van het kind is serieus, de dreiging van het leven is mogelijk | Van 2.01 tot 3.0 | 100 of minder of 180 of hoger |
PSP is een indicator van de toestand van de foetus - het belangrijkste samenvattende punt van de hele studie. Het wordt door het programma berekend op basis van gegevens die zijn verkregen tijdens het doorlopen van de diagnose. Het overschrijden van de normale waarde van de CAP (tot 0,8) is de basis voor herhaald CTG, mogelijk in een andere positie van het lichaam (als de vrouw zit, moet u gaan liggen). Als het negatieve resultaat wordt herhaald, wordt de zwangere vrouw in het ziekenhuis opgenomen en al in het ziekenhuis doen ze aanvullend onderzoek en beslissen over de keuze van verdere tactieken.
Doppler-studie (USDG)
indicatoren:
| Verloskundige termijn, weken | Vasculaire weerstandsindex | Pulsatie-index |
| 30 | 0,64 | 0,95 |
| 31 | 0,63 | 0,85 |
| 32 | 0,62 | 0,84 |
| 33 | 0,61 | 0,84 |
| 34 | 0,60 | 0,83 |
| 35 | 0,59 | 0,81 |
| 36 | 0,58 | 0,81 |
Biochemische studies (30-34 weken)
De volgers zijn als volgt:
HCG-inhoud | PAPP-A-inhoud | AFP-inhoud | Lactogeengehalte (PL) |
2700-78100 | 0,5 - 2,0 MΩ, met een verdubbeling tot 3,5 MoM | 100-250 U / ml | 3 - 12 mg / l |
Eventuele afwijkingen in laboratoriumtests tijdens de zwangerschap kunnen veel vertellen aan een ervaren arts, dus u moet niet proberen de resultaten zelf te ontcijferen. In de derde screening wordt de kwantitatieve indicator van hormonen en eiwitten niet zo belangrijk geacht als in de eerste en tweede screening, en daarom is het bereik van normen in de tabel zo breed.
Alleen een uitgebreide beoordeling van de resultaten van alle soorten diagnostiek, aangevuld met een laboratoriumfoto, kan de arts helpen de ware oorzaken van een bepaalde afwijking of pathologische aandoening te achterhalen.
Mogelijke problemen
Na de derde screening en voor deze belangrijke kwestie hebben vrouwen veel vragen over de problemen die de resultaten van deze laatste diagnostische campagne kunnen opleveren. De meest voorkomende en ernstige zijn de volgende aandoeningen en symptomen:
- Rhesus-conflict - de buikomvang kan worden verhoogd door fetometrie, als de vorm van de ziekte oedemateus is, wordt een aanzienlijk overschot aan waarden waargenomen bij de rest van het lichaam.
- Genetische pathologieën - in het laatste stadium van de zwangerschap zijn de meeste syndromen en afwijkingen in de ontwikkeling van het kind al duidelijk zichtbaar op echografie. Ze manifesteren zich als meerdere ontwikkelingsdefecten, bijna altijd - een hartafwijking, vervorming van de gezichtsbeenderen, verkorting van de botten van de dij en het onderbeen.
- Foetale hypoxie - sta toe dat het de USDG en CTG installeert. Als het kind zuurstofgebrek heeft, hangt het allemaal af van het stadium van zuurstofgebrek. De hypoxie van de beginfase vereist medische ondersteuning van de peuter, omdat de baby nog te vroeg is om geboren te worden. Ernstige hypoxie - een indicatie voor een spoedoperatie - een keizersnede om het leven van een kind te redden.
- Lage placentatie. Wanneer de "babystoel" laag is, nemen de risico's van vroeggeboorte toe. Bijna altijd, met problemen met de locatie van de placenta in de baarmoederholte in de latere stadia, hebben artsen de neiging om een zwangere vrouw in het ziekenhuis te plaatsen, zodat zij en de baby onder voortdurend toezicht van specialisten kunnen staan.
- Intra-uteriene infectie. Artsen vermoeden haar van de toegenomen hoeveelheid vruchtwater.Als bij de laatste screening de index vrij normaal was en bij de derde echoscopie polyhydramnio's worden getoond, wordt de patiënt in het ziekenhuis opgenomen om het type intra-uteriene infectie te achterhalen en om te beslissen hoe de baby te helpen.
Onderzoek nauwkeurigheid
De screening zelf is geen nauwkeurige diagnostische maatregel, volgens de resultaten waarvan sommige onbetwistbare diagnoses zullen worden gesteld aan de aanstaande moeder of haar kind. Screening voorspelt alleen en toont de mogelijke risico's, en zelfs bij hoge risico's van het baren van een zieke baby kan een kruim geheel gezond worden geboren. Oordeel zelf, een hoog risico voor de ziekte van Turner van 1: 100 betekent dat met een dergelijk syndroom slechts één op de honderd baby's met hetzelfde exacte risico geboren zal worden. 99 anderen zullen gezond worden geboren, ondanks alarmerende voorspellingen.
De nauwkeurigheid van echografie in het derde trimester is hoog - ongeveer 90%. Pathologieën, indien aanwezig, zal de arts kunnen zien. De nauwkeurigheid daalt alleen bij het inspecteren van een tweeling of een triool. Het is niet altijd mogelijk om alle delen van het lichaam van elke individuele baby te onderzoeken.
Over het algemeen wordt de derde screening gemakkelijker en eenvoudiger aan vrouwen gegeven dan de vorige twee, als u de beoordelingen gelooft, besteden zwangere vrouwen minder zenuwen tijdens het onderzoek en het nieuwste onderzoek levert veel minder resultaten op.