Pyodermie bij kinderen
Pyodermie is een van de drie meest voorkomende huidziekten bij kinderen, samen met schurft en schimmellaesies van de huid. De praktijk leert dat het onmogelijk is om een kind volledig tegen een ziekte te beschermen, en minstens een keer in hun leven krijgen kinderen te maken met dit onaangename en nogal pijnlijke verschijnsel. We zullen beschrijven hoe Pyoderma te herkennen en hoe dit te behandelen in dit artikel.
Wat is het?
Vertaald uit het oude Grieks, betekent de term "pyoderma" letterlijk "etterende huid". Dit weerspiegelt volledig de essentie van de ziekte. Puisten komen op de huid voor door de penetratie van bacteriën erin - cocci. Dit zijn veel voorkomende ziekteverwekkers die een persoon letterlijk omringen, zelfs als hij erg gevoelig is voor persoonlijke hygiëne.
Sferische cocci-bacteriën kunnen niet alleen kinderen treffen, maar ook volwassenen, maar in de kindertijd komt de ziekte tien keer vaker voor als gevolg van de fysiologische kenmerken van de huid van kinderen. Het is delicater, dun, kwetsbaarder, zijn beschermende functies in vergelijking met de huid van een volwassen persoon zijn aanzienlijk verminderd. Lokale immuniteit bij een kind is minder ontwikkeld, en daarom kan het lichaam vaak niet weerstaan aan de penetratie van buitenaardse en agressieve bacteriën. Hoe jonger het kind, hoe zwakker de beschermende functies van zijn huid, en daarom is pyodermie, net als andere dermatologische aandoeningen, vooral gevaarlijk voor kinderen jonger dan één jaar, van wie de lokale immuniteit praktisch niet is ontwikkeld.
Volgens medische statistieken, Meer dan 100 miljoen kinderen worden elk jaar ziek met pyoderma. Bovendien is de incidentie in ontwikkelde landen niet minder dan die in de derdewereldlanden. Maar er is een bepaalde klimatologische factor die niet eens de frequentie van het optreden van de ziekte beïnvloedt, maar de ernst van het optreden ervan.
In warmere landen en regio's, vooral in landen met een tropisch en subtropisch klimaat, is pyodermie bij kinderen meer uitgesproken en moeilijk.
redenen
Pyodermie kan zich voornamelijk ontwikkelen op een perfect gezonde huid en tevens een complicatie worden van elke huidaandoening, vergezeld van symptomen zoals jeuk. Een kind met een jeukende ziekte (bijvoorbeeld dermatitis of schurft) kamt de huid en schendt de integriteit ervan. De resulterende wond is een uitstekende voedingsbodem voor kokken. Pyodermie tast meestal de huid aan die krassen, snijwonden, schaafwonden of andere letsels heeft - brandwonden, bevriezing. Bacteriën - stafylokokken, streptokokken en andere leden van deze familie, die op het wondoppervlak vallen, beginnen zich al snel te vermenigvuldigen en veroorzaken ettering.
Soms is het startmechanisme dat de huid kwetsbaar maakt voor cocci overtreding van de temperatuur - als de baby oververhit en gezweet of koud is, te koud, dan verzwakt de lokale immuniteit en pathogene bacteriën beginnen snel te 'beheren' in de poriën en haarzakjes. Zwakke plaatselijke huidimmuniteit het kan ook schade toebrengen aan het centrale zenuwstelsel, stofwisselingsziekten en ziekten van de inwendige organen.
Heel vaak zijn kinderen met diabetes vatbaar voor pyodermie.
Het is vrij zeldzaam, maar het gebeurt ook dat het kind een verhoogde individuele gevoeligheid voor pyogene bacteriën heeft. Het verschijnen van puisten gaat altijd gepaard met tekenen van een allergische reactie en de puisten zelf zijn vrij groot.Alle redenen die pyoderma in de geneeskunde kunnen veroorzaken, kunnen worden onderverdeeld in endogeen (intern) en exogeen (extern). Andere interne redenen, naast de hierboven genoemde, kunnen worden geïdentificeerd als:
- immuundeficiëntie aangeboren ziekten;
- zwakke immuniteit na ziekte;
- de staat van hypovitaminose (tekort aan vitaminen belangrijk voor de ontwikkeling van het kind).
Externe factoren die bijdragen aan de reproductie van pathogene cocci zijn de volgende:
- schade aan de integriteit van de huid;
- niet-naleving van hygiënische regels, onvoldoende verzorging van de huid van het kind;
- Dicht genoeg contact met een persoon die lijdt aan een bacteriële infectie, gebruik van algemeen speelgoed, spullen, serviesgoed, beddengoed (pyoderma is besmettelijk!);
- contact met een persoon die op dit moment niet ziek is, maar een drager is (degene die recent een bacteriële infectie had, soms een verborgen drager);
- psychologisch trauma, een toestand van ernstige of langdurige stress, overwerkt kind;
- ondervoeding, een abnormaal dieet, rijk aan koolhydraten en vetten.
Afzonderlijk moet worden opgemerkt dat de schending van de hygiëne niet als de hoofdoorzaak van de ziekte moet worden beschouwd. Ouders van wie het kind aan pyodermie lijdt, beginnen zichzelf meestal de schuld te geven dat ze niet hebben gadegeslagen.
Handen wassen met zeep en dagelijkse waterprocedures verminderen natuurlijk het risico op pyodermie, maar sluiten het niet uit. En daarom, vaak in een gelukkig gezin, waar het kind goed verzorgd is en omringd door zorg, staan ze voor zo'n onaangename bacteriële infectie.
classificatie
Als de ziekte het kind voor de eerste keer trof en de ouders snel naar de dokter gingen, dan hebben we het over acute pyodermie. Als de baby vaak lijdt aan pustuleuze ziekten en ze zijn moeilijk te behandelen, dan is dit chronische pyodermie. Als er slechts een deel van de huid wordt aangetast, bijvoorbeeld er zijn puisten in de neus of in de handen, dan hebben we het over een gelokaliseerde vorm van de ziekte. Als er pustulaire laesies zijn in twee of meer delen van het lichaam, is dit een diffuse vorm van pyoderma.
Purulente formaties kunnen oppervlakkig zijn, als ze alleen de buitenste laag van de epidermis aantasten, en diep, als de haarzakjes, dermis betrokken zijn bij het ontstekingsproces. De belangrijkste classificatie betreft de veroorzaker van ontsteking. Voor een juiste behandeling is het erg belangrijk om te weten wat voor soort microbe de oorzaak was van het ziekteproces. Er zijn drie meest voorkomende soorten pyoderma:
- staphylococcen;
- streptokokken;
- streptostaphyloderma (met gelijktijdige infectie met stafylokokken en streptokokken).
gevaar
Acute pyodermie is niet zo gevaarlijk als je zou denken. De werkelijke dreiging van een zieke persoon is voor anderen, omdat het een bron van infectie wordt. Als het niet geïsoleerd is ten tijde van de behandeling, is de verspreiding van een bacteriële infectie onvermijdelijk.
Prognoses van artsen met betrekking tot deze ziekte zijn vrij gunstig. Tijdig correct behandeld pyoderma veroorzaakt geen complicaties, komt niet terug. Chronische vormen van de ziekte kunnen het toekomstige leven van het kind echter aanzienlijk bemoeilijken, vooral als hij andere ernstige ziekten heeft. Pyodermie is in dit geval vaak voelbaar en leidt in ernstige vorm tot sepsis.
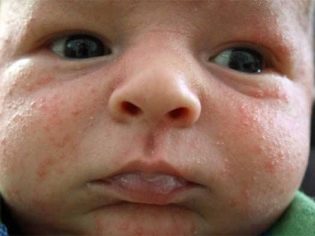
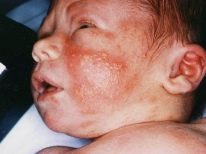
Een gevaarlijke ziekte kan voor baby's zijn, als ouders het niet echt belangrijk vinden. Hun zwakke, tedere huid is meer waarschijnlijk geïnfecteerd en baby's in de eerste maand van hun leven hebben zeer pijnlijk last van pustuleuze infecties.
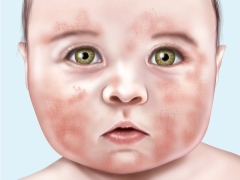
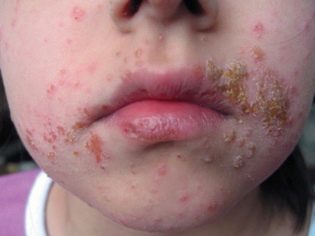
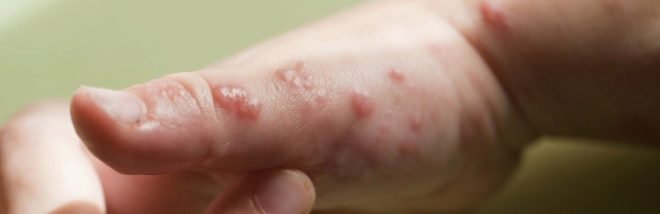
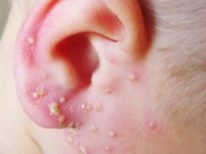
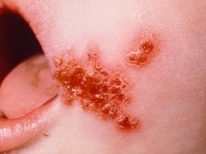
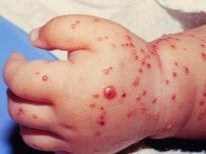
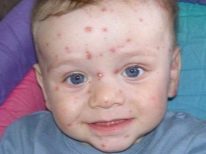
Symptomen en symptomen
Volgens externe symptomen lijkt pyodermie sterk op veel andere dermatologische aandoeningen en daarom is het vrij moeilijk om de ziekte te herkennen en deze te onderscheiden van andere huidaandoeningen thuis. De arts zal dit niet "met het oog" kunnen doen, omdat alleen laboratoriumdiagnostiek de oorsprong van huiduitslag, hun behoren tot de wereld van bacteriën, kan bevestigen.Ouders moeten echter precies weten wanneer ze een arts moeten raadplegen.
Symptomen van pyodermie zijn redelijk universeel:
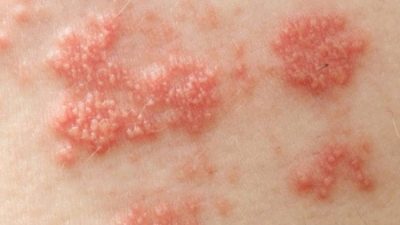
- een of meer puisten of blaasjes met troebele vloeistof verschijnen;
- huiduitslag kan zich verder verspreiden en kan alleen op één deel van het lichaam blijven;
- huiduitslag kan enkelvoudig zijn en kan fuseren, waardoor een ontstekingslaag wordt gevormd die de neiging heeft om te "weken";
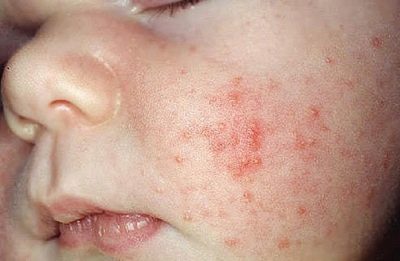
- meestal begint Pyoderma in de kindertijd op de hoofdhuid;
- pyodermie op het gezicht en de hals is zelden diepgaand.
Het heeft zijn eigen kenmerken en de uitslag zelf. Als je er goed naar kijkt, kunnen we aannemen welke microbe pyoderma veroorzaakte.
Stafylokok heeft vaak invloed op de haarzakjes en de omliggende ruimte. In het abces, dus als je goed kijkt, zie je een groeiend haar in het midden. Deze microbe veroorzaakt een voldoende sterke ettering, die in diepe vorm een furunkel of karbonkel wordt genoemd. Oppervlakkige stafylokokkenontsteking is uiterst zeldzaam.
Streptococcus is meestal "gebaseerd" op een gladde huid, waardoor er bellen verschijnen die gevuld zijn met troebele sereuze vloeistof. Er is altijd een opruiende rand rond de bubbel. De bubbel zelf heeft hele dunne wanden en barst gemakkelijk, zelfs met een lichte aanraking. Een geelachtig grijze korst verschijnt in plaats van de barstende blaasje. Zij laat na het wegvallen geen littekens achter en depigmentatiesites.
In de chronische vorm van streptokokkeninfectie wordt eenvoudig korstmos genoemd. In de acute fase veroorzaakt de microbe meestal baardschurft, streptodermie en ecthyma. Bij een gemorste vorm van een bacteriële aandoening kan een kind een verhoogde temperatuur ervaren (niet hoger dan subfebrile waarden - 37,0-37,8 graden). Bij pasgeborenen kan een gemorste vorm van de ziekte veel voorkomende symptomen van intoxicatie veroorzaken - lusteloosheid, zwakte, stemmingen en bijna oorzaakloos huilen.
diagnostiek
Als de ouders een kind met uitslag meenemen en de arts vermoedt dat pyodermie voorkomt, zal hij zeker verschillende belangrijke klinische onderzoeksprocessen voorschrijven om de processen te begrijpen. Dit is een complete bloedtelling en urinetest, evenals een bloedtest om de Wasserman-reactie (voor syfilis) te bepalen. Specifieke diagnostiek is gebaseerd op het nemen van een stof uit de blaasjes op de huid of puisten op de achterdeurtjes.
In laboratoriumomstandigheden worden de monsters in een voedingsmedium geplaatst en wordt bekeken welke microbe groeit. Vervolgens wordt de gekweekte bacterie blootgesteld aan verschillende antibiotica om te bepalen aan welke soorten antimicrobiële middelen het het gevoeligst is. Voor klassieke pyodermie, niet gecompliceerd door ernstige ziekten zoals HIV-infectie, is dit voldoende om niet alleen de veroorzaker van de ziekte te kennen, maar ook om u voor te stellen wat en hoe u het moet behandelen.
Voor klassieke pyodermie, niet gecompliceerd door ernstige ziekten zoals HIV-infectie, is dit voldoende om niet alleen de veroorzaker van de ziekte te kennen, maar ook om u voor te stellen wat en hoe u het moet behandelen.
behandeling
Als pyodermie wordt gedetecteerd als een onafhankelijke ziekte, worden antibacteriële geneesmiddelen de basis van de therapie. Welke middelen aan een bepaald kind worden voorgeschreven, zal duidelijk zijn na ontvangst van de resultaten van de analyse voor de backwaters en de gevoeligheid van de microbe voor antibiotica. Als pyodermie een complicatie is geworden van een andere ziekte, bijvoorbeeld schurft, begint de behandeling met de behandeling van de primaire primaire ziekte, parallel aan pyoderma.
Stafylokokken en streptokokken hebben mensen al zo lang omsingeld dat ze het al hebben gedaan een zekere "immuniteit" ontwikkelen voor de meeste bestaande antibiotica. Mensen hebben zelf bijgedragen aan de weerstand van microben, antibiotica ingenomen zonder enige controle en om welke reden dan ook. Nu heeft de mensheid ontvangen wat hij heeft ontvangen - resistente bacteriën, die niet gemakkelijk te bestrijden zijn.Daarom wordt een analyse uitgevoerd, die bepaalt welke van de bestaande stoffen de microbe de minste weerstand zal vertonen.
Gewoonlijk kiezen artsen tijdens pyodermie voor één of ander medicijn uit de penicillinegroep, macroliden of cefalosporines van de derde generatie.
In de niet-gevaarlijke vorm van pyodermie kunnen antibiotica worden voorgeschreven in de vorm van een zalf voor lokaal gebruik. De inname van antimicrobiële geneesmiddelen binnen is alleen aangegeven met een diffuse vorm van de ziekte. Tegelijkertijd wordt het gebruik van zalf weergegeven. Acute pyodermie thuis wordt gedurende ongeveer 7 dagen volgens het voorgeschreven schema behandeld. Chronisch - langer, tot twee weken.
Als het kind ernstige pyodermie heeft, vormen zich zweren op de huid. Hij zal in het ziekenhuis worden behandeld, met name voor zuigelingen en kinderen jonger dan drie jaar. Naast de behandeling met antibiotica is het voor dergelijke patiënten wenselijk om intraveneuze geneesmiddelen te krijgen die de bloedcirculatie verbeteren, bijvoorbeeld «aktoveginTrental. Om de belasting van de lever van het kind te verminderen, kan een van de hepatoprotectors bijvoorbeeld worden voorgeschreven "Essentiale". Alle kinderen met pyoderma worden aanbevolen om vitamines van groep B te nemen, vooral B6 en B12, evenals multivitaminencomplexen naar leeftijd, die de noodzakelijke sporenelementen bevatten.
Chronische pyodermie met diepe stroming vereist soms het gebruik van glcocorticosteroïdenzalven. In de acute fase wordt het kind toegediend "prednisolon"In therapeutische ouderdomsdoses gedurende drie dagen, waarna de dosering van het medicijn geleidelijk wordt verminderd tot een volledige stopzetting. Specifieke behandeling is het gebruik van streptokokken- en stafylokokkenvaccins. Externe behandelingen moeten 2-4 keer per dag worden uitgevoerd. Er moet aan worden herinnerd dat op alcohol gebaseerde antimicrobiële stoffen niet effectief zijn en daarom is het niet nodig om abcessen en abcessen te cauteriseren met alcoholbevattende vloeistoffen.
Het is het beste om een primaire behandeling met furatsilina-oplossing uit te voeren, 1% oplossing boorzuur, 1% dioxidine-oplossing of 2% chloorhexidine-oplossing. Als er ulceratieve korsten zijn, worden ze gedrenkt en zorgvuldig verwijderd voordat de zalf wordt aangebracht. Tegen streptokokken en stafylokokken aniline kleurstoffen - briljant groen zijn zeer effectief, «fukortsin».
Op het moment van de behandeling wordt het kind aanbevolen om een dieet te volgen. Ouders zouden koolhydraatvoedsel, gebak, snoep uit het kindermenu tot het maximum moeten uitsluiten. Het wordt afgeraden om de aangetaste huid te wassen en wrijven met een washandje tijdens de behandeling.
Ernstige pyodermie - steenpuisten, karbonkels - hebben soms een chirurgische behandeling nodig. Een arts onder lokale anesthesie onthult zweren, reinigt gaatjes. Daarna wordt de behandeling uitgevoerd volgens het bovenstaande schema, met het gebruik van antibiotica (systemisch en extern), antiseptica, vitamines. Na herstel is het wenselijk om het kind te verminderen tot een belichting met ultraviolette stralen. Bij chronische pyodermie - dergelijke cursussen zijn minimaal 2 keer per jaar nodig.
het voorkomen
De belangrijkste preventieve maatregel is waakzaamheid. Bij de eerste tekenen van ziekte is het noodzakelijk de communicatie van het kind met leeftijdsgenoten uit te sluiten, de kleuterschool en de school te bezoeken, om de infectie niet verder te verspreiden. Vermindering van het risico van bacteriële infecties met wonden, schaafwonden en krassen (en het kind heeft er veel van!) Zal een snelle en correcte behandeling van de aangetaste huid met antiseptica (geen alcohol!) Helpen.
De kans op pyodermie is lager bij kinderen van wie de ouders geven om versterking van hun immuniteit, inclusief lokale immuniteit. Om dit te doen, oefen gieten, wrijven, verharden van jongs af aan, wandelen in de frisse lucht, sporten. Het kind moet volgens het weer worden aangekleed en het huis moet niet te warm zijn. - zweten verhoogt het risico op pyodermie.
Alle ontstekingshaarden, zelfs lichte, moeten zo snel mogelijk worden behandeld. Dit geldt ook voor de mondholte van de baby. De baby moet voldoende vitamines ontvangen en voldoen aan de verplichte hygiënische voorschriften.
Hoe je deze ziekte kunt behandelen en voorkomen, zie de volgende video.