Echografie in het tweede trimester van de zwangerschap: de timing en normen
Mid-zwangerschap is de mooiste tijd. De toekomstige moeder is nog steeds niet moe van haar "interessante positie", maar is er al in geslaagd om te genieten van de wachttijd van de baby. Het is tijdens deze periode dat de tweede geplande enquête, die screening in het tweede trimester wordt genoemd, valt. Het omvat ultrasone diagnostiek en bloed biochemische analyse. Het feit dat de baby op dit moment op echografie kan laten zien en hoe het onderzoeksprotocol kan worden ontcijferd, wordt in dit materiaal beschreven.
Waarom heb je het nodig?
Echoscopie in het tweede trimester maakt deel uit van de screening, met als taak het identificeren van de verhoogde risico's van het krijgen van een baby met genetische en andere pathologieën en anomalieën. Op bevel van het ministerie van Volksgezondheid van Rusland, onderzoeken die in het eerste en tweede trimester worden uitgevoerd, worden als verplicht beschouwd. Vrouwen geven ze gratis door in overleg op de plaats van verblijf
De indicatoren die de arts ontvangt met behulp van een speciaal computerprogramma, worden verwerkt samen met de resultaten van de bloedtest, die de hormonen en eiwitten bepaalt, waarvan het niveau kan praten over mogelijke pathologieën bij het kind en problemen met de zwangerschap.
In het eerste trimester wordt het gehalte aan hCG en PAPP-A vastgesteld in het bloed, in het tweede wordt de zogenaamde drievoudige test uitgevoerd - hCG, oestriol, alfa-fetoproteïne.
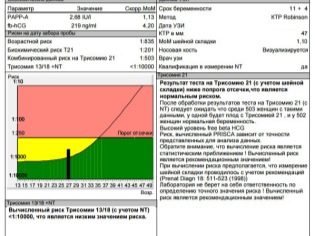
Het programma "verzamelt" de gegevens verkregen uit twee bronnen, analyseert individuele risico's - de leeftijd van de vrouw, de aanwezigheid van slechte gewoonten en chronische ziekten, de feiten van de aanwezigheid van genetische pathologieën in de families van de toekomstige moeder en vader en geeft een resultaat dat aangeeft hoe waarschijnlijk een bepaalde vrouw een kind zal hebben met Downsyndroom, Edwards, Patau en andere ongeneeslijke en zelfs fatale pathologieën
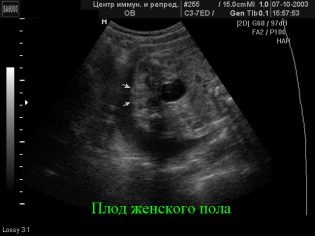
Screening van het eerste trimester, dat loopt van week 10 tot week 13, beschouwd als de meest informatieve. Het tweede onderzoek geeft veel minder informatie over markers voor genetische pathologie, maar het laat de aanstaande moeder toe om haar redelijk volwassen baby te zien op de echoscannermonitor, erachter te komen hoe de baby zich ontwikkelt en ook het geslacht van de baby te specificeren. Het is in het tweede trimester dat seks op de echografie het gemakkelijkst te bepalen is.
Het kind is nog niet zo groot dat het in een brok kan kruisen en daardoor het zicht op intieme plaatsen kan afsluiten, maar niet zo klein dat het de geslachtsorganen niet ziet die zich hebben gevormd.
Speciale functies
De timing van de tweede geplande echografie is niet zo strak als in het geval van de eerste screeningstudie. Het ministerie van Volksgezondheid heeft geadviseerd een onderzoek uit te voeren in de periode van 18 tot 21 weken. In de praktijk kunnen deze termen zowel op en neer worden verschoven.Vaak wordt een zwangere vrouw gescreend gedurende een periode van 16-17 weken en perioden van 10-24 weken zijn ook vrij gebruikelijk en populair bij verloskundigen en gynaecologen.
Nog niet zo lang geleden kon de tweede geplande echoscopie niet worden verzonden als de eerste screening resultaten liet zien die de behandelende arts niet hebben geraakt. De tweede echoscopie was verplicht voor risicogevaren - zwanger na de leeftijd van 35 jaar, vrouwen die al kinderen hadden met genetische pathologieën en enkele andere categorieën van aanstaande moeders. op dit moment de tweede enquête wordt voor iedereen uitgevoerd, zonder uitzondering, daarom moet u zich geen zorgen maken als de arts de richting aangeeft voor het tweede screeningsonderzoek.
Echografie in het tweede trimester wordt uitgevoerd om te identificeren:
het aantal kinderen (het gebeurt dat tijdens het eerste onderzoek de tweede foetus niet zichtbaar is en alleen voor het tweede onderzoek voor de arts verschijnt);
de positie van de kruimels in de baarmoeder, het veronderstelde gewicht, hoogte;
de afmeting van de ledematen, het hoofd, de buik van de baby afzonderlijk (de ontwikkeling van elk lichaamsdeel is van groot belang voor het bepalen van de verhoudingen en kenmerken van de ontwikkeling van de baby);
hartslag van het kind en de structuur van zijn hart;
structurele kenmerken van de gezichtsbeenderen, borst, wervelkolom;
structurele kenmerken van alle belangrijke interne organen - nieren, lever, longen, hersenen);
de hoeveelheid vruchtwater (wateren rond het kind);
mate van rijpheid, dikte en locatie van de placenta;
conditie van het cervicale kanaal, baarmoederhals, de aanwezigheid of afwezigheid van baarmoederwandtint.
Als het geslacht van de kruimels nog niet bekend is, of de ouders twijfelen aan de resultaten van de eerste echografie, is het nu de tijd om de arts de interessante vraag te stellen van wie "in een tumult leeft" - een jongen of een meisje. Maar u moet zich ervan bewust zijn dat het standaard onderzoeksprotocol dus niet het geslacht van het kind omvat de arts heeft het recht om dit verzoek te weigeren of u moet voor deze service betalen. Veel consultaties bevatten officieel de bepaling van het geslacht van de baby in de lijst met betaalde diensten.
De procedure voor echoscopisch onderzoek wordt uitgevoerd via de trans-abdominale methode - via de buikwand. In sommige gevallen maakt de arts echter gebruik van de transvaginale methode. De vaginale sensor maakt het gemakkelijker om een duidelijker beeld te krijgen van het kind, als de moeder overgewicht heeft, een dichte vetlaag op de maag, waardoor het moeilijk is om het peritoneum te visualiseren. Soms worden beide onderzoeksmethoden tegelijkertijd gebruikt.
De diagnose duurt ongeveer 10 minuten, zo is het pijnloos en volkomen veilig voor zowel vrouwen als haar baby.
Voorbereiding op de studie
Als vóór de eerste echografie de vrouw werd aanbevolen om zich voor te bereiden - om de darmen te legen voordat ze naar de spreekkamer gaan, inclusief de geaccumuleerde gassen, dan is vóór de tweede geplande echografie geen specifieke voorbereiding vereist. Als er zelfs in de darm opeenhopingen van gassen zijn, zullen de resultaten van het echoscopisch onderzoek helemaal geen effect hebben. Gegroeid in grootte, trekt de baarmoeder darmlieren naar de achtergrond.
Het vullen van de blaas is ook niet nodig.
Je kunt alles eten voor het onderzoek, maar net voordat je de echoscopiezaal ingaat, een vrouw kan een kleine chocoladereep eten. De kleine persoon in haar reageert snel op het zoete en begint actiever te bewegen, wat de arts in staat zal stellen om ook de motorische functies van de baby te evalueren en beter te kunnen overwegen in verschillende projecties.
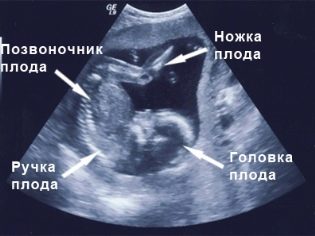
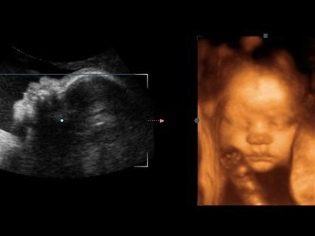
In overleg met de diagnosticus voor de tweede echografie kunt u de vader van het ongeboren kind meenemen. Op de monitor van de scanner wacht het op iets dat nogal interessant is, omdat nu de vrucht duidelijk zichtbaar is, je zijn profiel kunt bewonderen, de armen en benen, vingers, neus, mond, oogkassen, geslachtsdelen kunt zien. Als de echo wordt gemaakt in 3D-formaat, kunnen toekomstige ouders zelfs zien wie de peuter is.
Na de procedure krijgt de vrouw een testprotocol waarin ze veel afkortingen en numerieke waarden vindt.Niet elke arts in het consult heeft de mogelijkheid om tijdens het consult elke aanstaande moeder te vertellen, wat een bepaalde indicator betekent, wat hij zegt. Daarom zal het begrijpen van de stapel cijfers en letters alleen zijn. We zullen hiermee helpen.
Decoderingsresultaten
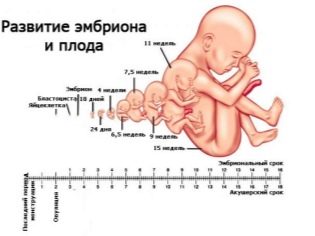
Tegen het tweede trimester had de vrouw al heel goed geleerd dat er een periode is die ze zelf berekent (vanaf het moment van conceptie) en er is een algemeen aanvaarde obstetrische term - het is gebruikelijk om het te berekenen vanaf de eerste dag van de laatste menstruatie. Artsen van echografie, verloskundigen en gynaecologen gebruiken obstetrische termen, daarom zijn alle gegevens over de conformiteit van parameters met bepaalde termen aangegeven in de berekening (conceptiedag + ongeveer 2 weken).
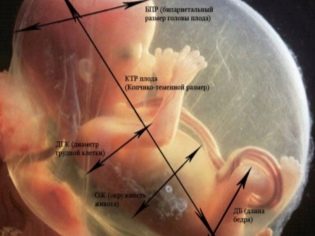
Fetometrische indicatoren van de foetus, die naar de echografie kijken en in het protocol beschrijven, omvatten het volgende.
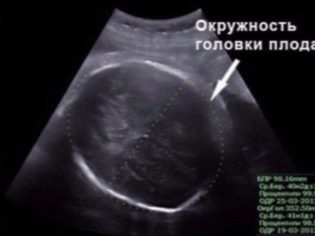
BPR (biparient size)
Dit is de afstand tussen de twee pariëtale botten. Deze indicator wordt beschouwd als de meest informatieve bij het bepalen van de exacte duur van de zwangerschap in het tweede trimester. Als het de deadline niet haalt, kan dit een symptoom zijn van een vertraging in de ontwikkeling van de baby.
LZR (frontale occipitale grootte)
Deze afstand is een segment tussen de twee botten van de schedel - het voorhoofd en het achterhoofd. Deze indicator is op zichzelf nooit geëvalueerd en zegt niets. Het wordt alleen beschouwd in samenhang met de hierboven beschreven BPR. Samen geven deze dimensies de zwangerschapsduur aan.
Tabel van BPR en LZR in het tweede trimester:
Obstetrische term | BPR is de norm mm | BPR-toegestane fluctuaties mm | LZR de norm mm | LZR - toegestane trillingen, mm |
16 weken | 34 | 31-37 | 45 | 41-49 |
17 weken | 38 | 34-42 | 50 | 46-54 |
18 weken | 42 | 37-47 | 54 | 49-59 |
19 weken | 45 | 41-69 | 58 | 53-63 |
20 weken | 48 | 43-53 | 62 | 56-68 |
21 weken | 51 | 46-56 | 66 | 60-72 |
22 weken | 54 | 48-60 | 70 | 64-76 |
23 weken | 58 | 52-64 | 74 | 67-81 |
24 weken | 61 | 55-67 | 78 | 71-85 |
25 weken | 64 | 58-70 | 81 | 73-89 |
26 weken | 67 | 61-73 | 85 | 77-93 |
27 weken | 70 | 64-76 | 88 | 80-96 |
28 weken | 73 | 67-79 | 91 | 83-99 |
Als de afmeting van het hoofd enigszins afwijkt van de norm van de indicatoren, kan dit te wijten zijn aan de constitutionele kenmerken van de foetus - mama en papa kunnen eigenaren zijn van kleine schedels. Als BPR of LZR echter aanzienlijk achterblijft (meer dan 2 weken na de feitelijke periode), kan de arts vragen hebben over de ontwikkeling van het kind - of er een ontwikkelingsachterstand is, of de baby voldoende voedingsstoffen en vitamines heeft.
De daling van deze indicatoren is vaak bij zwangere vrouwen die tijdens het dragen van de baby geen vaarwel konden zeggen tegen slechte gewoonten (alcohol, roken), maar ook tijdens zwangerschap met een tweeling of drieling. De verhouding tussen BDP en de rest van de foetus is belangrijk. Als het hoofd evenredig wordt verkleind en andere dimensies ook niet de laagste drempel van de norm bereiken, kunnen we praten over zowel de constitutionele eigenaardigheid (dun kind) als de symmetrische vertraging van ontwikkeling.
Als de andere parameters normaal zijn en alleen de kop wordt verkleind, zullen aanvullende onderzoeken worden gepland, inclusief ultrasone echografie in dynamica, om hersenziekten, microcefalie en andere abnormaliteiten uit te sluiten.
Het overschrijden van de bovengrens van de normatieve waarden, als deze symmetrisch is met de rest van de grootte van de baby, kan duiden op een fout in de berekening van de periode, bijvoorbeeld als gevolg van late ovulatie, een neiging tot een grote foetus. Asymmetrische toename in het hoofd van de baby heeft een afzonderlijk onderzoek nodig, omdat het kan praten over hersenoedeem, over andere aandoeningen van het centrale zenuwstelsel, die zwelling van de hersenen veroorzaakten.
OG (hoofdomtrek) en koelmiddel (abdominale omtrek)
De grootte die de hoofdomtrek aangeeft, is belangrijk voor het beoordelen van de ontwikkeling van een kind. De duur van de zwangerschap op deze parameter wordt niet afzonderlijk berekend, de OG wordt beschouwd in relatie tot de BPR en LZR (voornamelijk voor het begrip van de hoofdverhoudingen). Het hoofd van de baby groeit het meest actief in het tweede trimester en daarom verandert deze maat snel.
Uitlaatgastabel - tweede trimester (gemiddelde normen en toleranties):
Obstetrische term (Weeks). | Uitlaatgas - normaal, mm | Ondergrens van normaal, mm | Bovengrens van normaal, mm |
16 | 124 | 112 | 136 |
17 | 135 | 121 | 149 |
18 | 146 | 131 | 161 |
19 | 158 | 142 | 174 |
20 | 170 | 154 | 186 |
21 | 183 | 166 | 200 |
22 | 195 | 178 | 212 |
23 | 207 | 190 | 224 |
24 | 219 | 201 | 237 |
25 | 232 | 214 | 250 |
26 | 243 | 224 | 262 |
27 | 254 | 235 | 273 |
28 | 265 | 245 | 285 |
Het overschrijden van de norm van uitlaatgas gedurende 2 weken of meer zal aanvullend onderzoek vereisen, omdat dit kan duiden op hydrocefalus. Een licht overschot kan te wijten zijn aan een fout in de berekening van de obstetrische periode. Het verminderen van het uitlaatgas onder de toegestane snelheid van meer dan 2 weken duidt op intra-uteriene groeiachterstand als andere parameters van het lichaam van het kind worden verminderd.
Als alleen het hoofd kleiner is dan de norm, zal het kind worden onderzocht op pathologieën van de ontwikkeling van de hersenen en het centrale zenuwstelsel.
Abdominale omtrek - een belangrijke parameter die de arts helpt om de toestand van het kind te verduidelijken in geval van vermoedelijke ontwikkelingsachterstand. Meestal is er in het tweede trimester een dergelijke vorm van vertraging, waarbij de verhoudingen van de baby niet symmetrisch zijn. Met andere woorden, niet alle metingen spreken van afnemen. In dit geval worden achterblijvende standaarden vergeleken met de buikomtrek om te begrijpen of er sprake is van een pathologische vertraging, of een dunne laag en een kleine hoogte - een erfelijk teken van een bepaald kind.
Tweede trimester koelvloeistoftabel:
Verloskundige term (weken) | Koelmiddel, mm |
16 | 102 |
17 | 112 |
18 | 124 |
19 | 134 |
20 | 144 |
21 | 157 |
22 | 169 |
23 | 181 |
24 | 193 |
25 | 206 |
26 | 217 |
27 | 229 |
28 | 241 |
Lichte achterstand op het gemiddelde niet als pathologisch beschouwd, veel aandacht van artsen verdient een situatie waarin de buikomvang met meer dan twee weken achter de norm kruimelt. In dit geval wordt de parameter vergeleken met BPR, OG, LZR, evenals met de lengte van de ledematen van de baby, en worden de navelstreng en de placenta onderzocht om zuurstofgebrek en onvoldoende voeding van het kind uit te sluiten.
De afwijking van deze parameter alleen, als alle anderen overeenkomen met de zwangerschapsperiode, betekent niet dat er iets zorgwekkend is, alleen baby's groeien krampachtig en ongelijk in het tweede trimester.
Het is mogelijk dat na enkele weken op een buitengewone echografie (en hij zal worden aangesteld om de gegevens te controleren), de "normale" zal worden aangegeven in de kolom OJ.
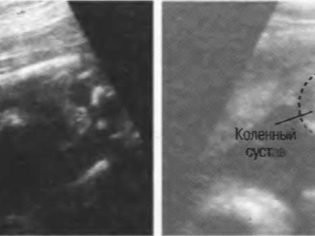
Botlengte
In het echografieprotocol geven deze afmetingen het volgende aan: DBK (femurlengte), DKG (tibia-botlengte), DKP (onderarmbeenlengte), WPC (humeruslengte), DTC (nasale botlengte). Al deze botten zijn gekoppeld, dus het protocol geeft dubbele numerieke waarden aan, bijvoorbeeld DBK-17 links, 17 rechts
De lengte van de ledematen in het tweede trimester is een marker van genetische aandoeningen. Veel ongeneeslijke ziektebeelden (Patau, Cornelia de Lange en anderen) hebben bijvoorbeeld verkorte ledematen. Hoewel het zo uniek is om de normen en afwijkingen te beoordelen, zal niemand dat uiteraard niet doen. Vermoedens moeten worden ondersteund door de negatieve resultaten van de eerste screening, evenals biochemische bloedtesten.
Vaak worden afwijkingen in de lengte van gepaarde botten waargenomen bij meisjes, omdat ze zich in een ander tempo ontwikkelen en in de meeste gevallen meer miniatuurparameters hebben dan jongens, en de tabellen die door artsen worden gebruikt om echograafgegevens te verifiëren, worden zonder geslacht samengesteld.
DBK (dijlengte) in het tweede trimester:
Verloskundige termijn, weken | DBK - gemiddelde snelheid, mm | Ondergrens van normaal, mm | Bovengrens van normaal, mm |
16 | 20 | 17 | 23 |
17 | 24 | 20 | 28 |
18 | 27 | 23 | 31 |
19 | 30 | 26 | 34 |
20 | 33 | 29 | 37 |
21 | 36 | 32 | 40 |
22 | 39 | 35 | 43 |
23 | 41 | 37 | 45 |
24 | 44 | 40 | 48 |
25 | 46 | 42 | 50 |
26 | 49 | 45 | 53 |
27 | 51 | 47 | 55 |
28 | 53 | 49 | 57 |
DKG (lengte van de botten van het been) in het tweede trimester:
Verloskundige termijn, weken | DKG - normaal, mm | Onderste drempelwaarde van normaal, mm | Bovenste drempel van normaal, mm |
16 | 18 | 15 | 21 |
17 | 21 | 17 | 25 |
18 | 24 | 20 | 28 |
19 | 27 | 23 | 31 |
20 | 30 | 26 | 34 |
21 | 33 | 29 | 37 |
22 | 35 | 31 | 39 |
23 | 38 | 34 | 42 |
24 | 40 | 36 | 44 |
25 | 42 | 38 | 46 |
26 | 45 | 41 | 49 |
27 | 47 | 43 | 51 |
28 | 49 | 45 | 53 |
De twaalfvingerige darm (opperarmelengte) en DKP (onderarmbeenlengte) in het tweede trimester:
Verloskundige termijn, weken | Humerus - normaal, mm | Toegestane trillingen, mm | Onderarmbot - normaal, mm | Toegestane trillingen, mm |
16 | 18 | 15-21 | 15 | 12-18 |
17 | 21 | 17-25 | 18 | 15-21 |
18 | 24 | 20-28 | 20 | 17-23 |
19 | 27 | 23-31 | 23 | 20-26 |
20 | 30 | 26-34 | 26 | 22-29 |
21 | 33 | 29-37 | 28 | 24-32 |
22 | 35 | 31-39 | 30 | 26-34 |
23 | 38 | 34-42 | 33 | 29-37 |
24 | 40 | 36-44 | 35 | 31-39 |
25 | 43 | 39-47 | 37 | 33-41 |
26 | 45 | 41-49 | 39 | 35-43 |
27 | 47 | 43-51 | 41 | 37-45 |
28 | 49 | 45-53 | 43 | 39-47 |
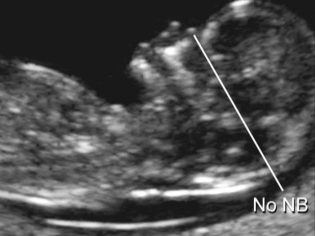
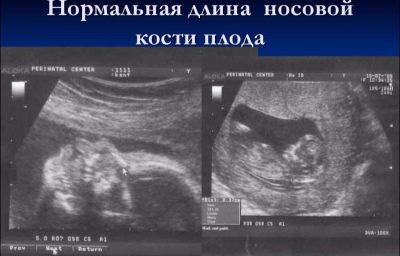
De lengte van het neusbeen in het tweede trimester is niet zo belangrijk als tijdens de passage van de eerste screening. Het kan niet langer worden beschouwd als een marker die een mogelijk Down-syndroom bij een kind aangeeft. Tegen het midden van de zwangerschap heeft de neus van de baby de grootte en verhoudingen die inherent zijn aan de natuur, en deze maat is individueel. In sommige raadplegingen, artsen op de tweede echografie meten ze niet eens de nasale botten, maar geef gewoon in het protocol aan dat deze botten worden gevisualiseerd of schrijf dat de botten van de neus normaal zijn.
Niettemin zullen toekomstige moeders die nummers hebben in de echografieprotocollen in de kolom 'Nasale botten' geïnteresseerd zijn om te weten hoe 'nieuwsgierig' hun kind zal zijn.
De gemiddelde grootte van de nasale botten van de foetus in het tweede trimester:
Obstetrische periode, weken (periodes) | Neus bot lengte - gemiddelde waarden | Ondergrens van normaal, mm | Bovengrens van normaal, mm |
16-17 weken | 5,4 | 3,6 | 7,2 |
18-19 weken | 6,6 | 5,2 | 8,0 |
20-21 weken | 7,0 | 5,7 | 8,3 |
22-23 weken | 7,6 | 6,0 | 9,2 |
24-25 weken | 8,5 | 6,9 | 10,1 |
26-27 weken | 9,4 | 7,5 | 11,3 |
28-29 weken | 10,9 | 8,4 | 13,4 |
Interne organen, gezicht en hersenen
Als er geen grove misvormingen in de baby zijn, gaan de diagnostici niet te ver in de beschrijving van de inwendige organen van de kruimels. In het ontvangen protocol kan de toekomstige moeder een eenvoudige lijst zien: de nieren zijn de norm, het hart heeft 4 camera's, enzovoort.
Als er pathologieën worden opgemerkt, wordt het gedetecteerde type afwijking aangegeven in de overeenkomstige kolom, bijvoorbeeld een cyste of ontwikkelingssamenstelling.
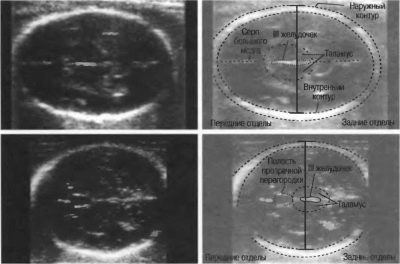
De diagnostische status van de hersenen wordt beoordeeld aan de hand van de grootte van de lobben, hun contouren, de structuur van de ventrikels, de grootte van het cerebellum. Gelaatsbotsen op 5 maanden zwanger goed gevormd, en de arts kan gemakkelijk de banen onderzoeken, ze meten, ervoor zorgen dat de baby normaal gesproken de boven- en onderkaak heeft ontwikkeld, evenals eventuele spleten - de zogenaamde "wolvenmond" en de gespleten lip.
Bij het onderzoek van de wervelkolom zal de arts zijn algehele conditie beoordelen en hem onderzoeken op mogelijke spleten. Bij de diagnose van de longen noteert de arts de mate van maturiteit, in het tweede trimester is het gewoonlijk de derde
placenta
Van bijzonder belang is de locatie van de "kinderplek". De meest voorkomende locatie bevindt zich op de achterwand, hoewel de frontimplementatie niet als een anomalie wordt beschouwd. De locatie van dit tijdelijke orgaan dat de baby voedt heeft invloed op de keuze van de tactiek van de bevalling. Een lage locatie of locatie langs de voorste wand van de baarmoeder kan bijvoorbeeld een vereiste zijn voor de benoeming van een geplande keizersnede.
Een lage placentatie wordt vastgesteld wanneer het "babyzitje" zich minder dan 5,5 centimeter van de inwendige keelholte bevindt, maar als dit tijdelijke orgaan de farynx overlapt, betekent dit uiteindelijk dat er een placenta previa is. Dit mag geen paniek veroorzaken bij een zwangere vrouw, omdat de baarmoeder groeit naarmate de baarmoeder groeit, en vaak gebeurt dit dichter bij het einde van de zwangerschap van het kind en wordt bevestigd door een echografie in het derde trimester.
Naast de locatie identificeert de arts de dikte van de "kinderplek" en de mate van volwassenheid. Een normale dikte voor middenzwangerschap is 4,5 cm. Als de placenta dikker blijkt te zijn, is een aanvullend onderzoek aangewezen, omdat een dergelijke toename van het tijdelijke orgaan pathologische processen kan aangeven, bijvoorbeeld de ontwikkeling van het rhesusconflict van de moeder en de foetus, evenals enkele genetische stoornissen , intra-uteriene infecties.
De mate van rijpheid van de placenta in het tweede trimester moet nul zijn. Als de arts het als eerste beoordeelt, kan het gaan om de vroegtijdige veroudering van de "kinderplek", het verlies van sommige functies en het potentiële gevaar voor het kind. Dit verandert ook de dikte - de placenta wordt dunner, meestal met vroege veroudering in het midden van de zwangerschap, de dikte wordt geschat op 2 centimeter of minder.
Tot 30 weken zou de placenta idealiter een nul-graad van volwassenheid moeten hebben. Vanaf ongeveer week 27 kan ze de eerste worden, en vanaf 34 de tweede. Door geboorte wordt dit lichaam "oud" tot de derde graad.
Vruchtwater (water)
Transparantie, de aanwezigheid of afwezigheid van suspensie, evenals de hoeveelheid water rond het kind in de foetale blaas, heeft een grote diagnostische waarde. Het protocol van echografie geeft de index van het vruchtwater aan, wat een idee geeft of de hoeveelheid water normaal is. Polyhydramnio's en ondiep water kunnen erop wijzen dat de baby een pathologie heeft, een infectie heeft plaatsgevonden.Deze voorwaarden vereisen noodzakelijkerwijs medische supervisie, ondersteunende behandeling en de keuze van de juiste tactiek voor arbeid.
Gemiddelde percentages van vruchtwaterindex (IAG) in het tweede trimester:
Verloskundige termijn, weken | Norm IAG, mm | Toegestane trillingen, mm |
16 | 121 | 73-201 |
17 | 127 | 77-211 |
18 | 133 | 80-220 |
19 | 137 | 83-225 |
20 | 141 | 86-230 |
21 | 143 | 88-233 |
22 | 145 | 89-235 |
23 | 146 | 90-237 |
24 | 147 | 90-238 |
25 | 147 | 89-240 |
26 | 147 | 89-242 |
27 | 156 | 85-245 |
28 | 146 | 86 -249 |
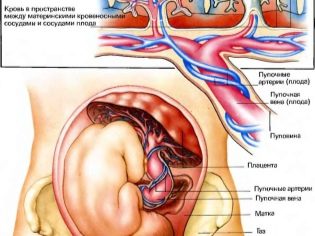
Navelstreng
De studie van de navelstreng geeft een idee van hoe de baby wordt voorzien van zuurstof en voedingsstoffen, daarnaast kan de pathologie van de structuur van het verbindende "snoer" wijzen op mogelijke genetische pathologieën bij het kind.
Meestal normaal een gezonde navelstreng heeft 3 bloedvaten, waarvan twee slagaders en één - een ader. Het is voor hen dat er een uitwisseling plaatsvindt tussen een vrouw en een kind. Moeder voorziet de baby van voeding en zuurstof, en de baby "stuurt" de afvalstoffen van het metabolisme die worden geëlimineerd door het lichaam van de moeder.
Een onvoldoende aantal vaten kan wijzen op een mogelijke ontwikkeling van een Down-syndroom bij een kind, maar is geen verplichte marker. Soms wordt de afwezigheid van één slagader in de navelstreng gecompenseerd door het werk van een andere slagader en wordt het kind gezond geboren, zij het met een verminderd gewicht.
De aanwezigheid van slechts één bloedvat is een teken van foetale afwijkingen, en gedetailleerd genetisch onderzoek en invasieve diagnose zijn hier vereist.
Kortom, een echografie, de aanstaande moeder zal dus het aantal navelstrengvaten zien dat door de arts is gevonden, evenals een opmerking dat het bloed er doorheen stroomt is normaal (of er is een afname van de snelheid).
baarmoeder
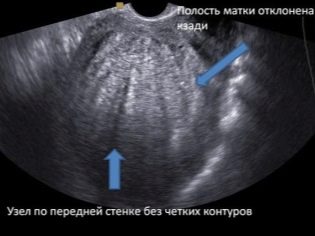
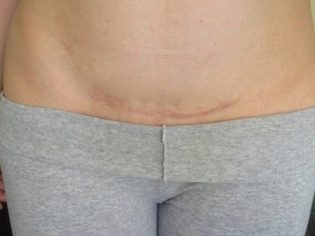
Artsen op een echografie zijn geïnteresseerd in de vraag of een zwangere vrouw dreigt te worden gestoord of vroegtijdig geboren wordt. Daarom beoordeelt hij de aanwezigheid of afwezigheid van baarmoederwandtint. Als een vrouw een keizersnede of andere operaties aan het voortplantingsorgaan heeft ondergaan, moet u dit evalueren consistentie postoperatief litteken.
Als alles bij hem in orde is, geeft het echografieprotocol aan dat het litteken geen kenmerken heeft en geeft het ook de dikte van het littekenweefsel aan. Functies omvatten niches, dunner worden van het litteken, het creëren van het risico van uterusruptuur en de dood van de foetus en moeder.
Daarnaast wordt de baarmoederhals beschreven, de toestand van het cervicale kanaal. Dit geeft aan of er een kans op een miskraam of een vroeggeboorte is.
Laatste deel
Het laatste deel van het protocol geeft aan of de foetometriegegevens overeenkomen met de obstetrische periode. De grootte van het fruit maakt het mogelijk om verschillende formules te gebruiken om het geschatte gewicht te berekenen. Het werkelijke gewicht kan afwijken van deze waarde met een voldoende grote fout. Gewicht wordt berekend door het programma dat is geïnstalleerd in de echoscanner. Als in uw consultatie de apparatuur van een oud monster is geïnstalleerd, is er mogelijk helemaal geen item in het protocol.
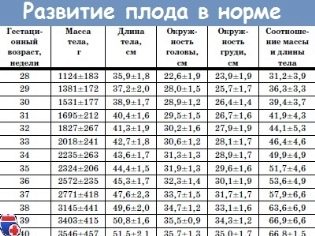
Foetaal gewicht (gemiddelde waarden) in het tweede trimester:
16-17 weken - 50-75 gram.
18-19 weken - 160-250 gram.
20-21 weken - 215-320 gr.
22-23 weken - 410-490 gr.
24-25 weken - 580-690 gr.
26-27 week - 800-910 gr.
28 weken 980-1000 gr.
Veelgestelde vragen
Na IVF
Voor vrouwen die zwanger worden van IVF, wordt vaker echoscopie uitgevoerd, dus in het tweede trimester wachten ze niet op de tweede, maar de vierde of vijfde echografie. Met betrekking tot dergelijke toekomstige moeders proberen ze onderzoek grondiger uit te voeren, in hun conclusie zal er informatie zijn die niet is opgenomen in de standaardprocedure - bepaling van de bloedstroomsnelheid in de baarmoeder en placenta bloedvaten. Het is belangrijk om te weten of de baby zich "uit een reageerbuis" goed voelt.
Tijdens de zwangerschap, tweeling (triple)
In dit geval omvat de echografie van de tweede screening een gedetailleerde beschrijving van elk van de vruchten. Wees niet bang voor het feit dat de parameters van de kinderen anders zullen zijn, omdat twee of drie kleine mannen zich niet volgens één schema kunnen ontwikkelen, ondanks het feit dat ze door één moeder zijn gefokt.
Onvermogen om geslacht te bepalen
Als de arts van de tweede echografie de ouders van de ouders van de toekomstige baby niet kan vertellen, betekent dit niet dat de studie slecht werd uitgevoerd. Dit is zeldzaam, maar het is mogelijk dat de baby op het moment van de enquête nam gewoon een ongemakkelijke positie voor beoordeling of keerde zijn rug naar de sensor.
In dit geval kan de specialist geen correct resultaat garanderen.